¿Cómo decidir mejor en salud?
Qué es el coste-efectividad y por qué importa
En salud, cada decisión cuenta. Desde las pruebas que se realizan hasta los tratamientos que se ofrecen o las estrategias para prevenir enfermedades, todo tiene un impacto. Constantemente surgen nuevas opciones (ya sean tratamientos, servicios o tecnologías) que prometen mejores resultados y mayor bienestar. Sin embargo, estas alternativas también tienen costes diferentes y los recursos disponibles son limitados. Por eso, no siempre es fácil decidir que opción beneficia más al conjunto de la población.
Para entender cómo se toman estas decisiones, es clave conocer el concepto de coste-efectividad.

¿MÁS CARO SIGNIFICA MEJOR?
Aunque no usemos el término coste-efectividad, todos aplicamos este principio a diario sin darnos cuenta.
Cada día tomamos decisiones en casa, en el trabajo o incluso al organizar nuestro tiempo libre, en las que debemos elegir entre distintas alternativas. No se trata de escoger la opción más barata o la más cara, ni la que funciona mejor, sino de encontrar la que aporta más valor por el dinero que gastamos.
Este principio es el que se conoce como coste-efectividad.
Pongamos un ejemplo cotidiano. Imaginemos que estamos buscando una vivienda y tenemos dos alternativas:
| CASA A | CASA B |
 |
 |
|
|
¿Cuál de las dos casas es mejor?
- La casa A es más grande y parece más barata, pero requiere invertir tiempo, dinero extra y asumir molestias.
- La casa B, a priori, cuesta más, pero ofrece eficiencia, tranquilidad y comodidad inmediata, sin desviaciones de presupuestos ni riesgos.
Cada característica pesa de forma diferente según las preferencias de cada persona. Por tanto, no hay una respuesta universal. Debemos mirar el conjunto de ventajas y desventajas y ver cuál nos dará más beneficios por el dinero que vamos a invertir.
¿CÓMO SE APLICA EN SALUD?
En salud, los recursos públicos son limitados. Por eso debemos decidir cómo invertirlos para generar el mayor beneficio para las personas.
Aquí es donde entra el concepto de coste-efectividad, que permite comparar diversas opciones y elegir aquellas que aportan más salud por cada euro invertido).
Pongamos un ejemplo sencillo.
Imaginemos que tenemos dos tratamientos para la misma enfermedad:
| TRATAMIENTO tradicional (A) | TRATAMIENTO mejorado (B) |
 |
 |
|
|
Si lo miramos a nivel individual, parece evidente que el tratamiento B es mejor: cura a más personas. Es decir, si tratamos a 10 pacientes, el tratamiento A curará a 6 y el tratamiento B curará a 9.
Pero la cuestión no es solo determinar “qué funciona mejor”, sino también “cuántos pacientes puedo tratar con el presupuesto disponible”.
En este ejemplo, si dispusiéramos de 10.000 euros, vamos a calcular cuántos pacientes podríamos curar:
- Con el tratamiento A se podrían tratar 100 personas y curar 60 (100×60% = 60 curados).
- Con el tratamiento B se podrían tratar 50 personas y curar 45 (50×90% = 45 curados).
Así pues, el tratamiento A genera más salud total en la población con el presupuesto disponible. Sin embargo, con presupuestos mayores, precios distintos o eficacias diferentes, la conclusión podría cambiar.
Por ejemplo,
- Si el tratamiento B rebaja el precio a 150 €: 10.000 €/150 € = 66 tratados –> 66×90% = 59 curados. Los tratamientos B y A son casi equivalentes.
- Si el tratamiento B rebaja el precio a 140 €: 10.000 €/140 € = 71 tratados –> 71×90% = 64 curados. Ahora el tratamiento B será mejor que el tratamiento A.
Como decíamos previamente, no hay una respuesta universal: depende del precio, de la eficacia, del presupuesto y de las prioridades, entre otros factores.
¿ES TAN SENCILLO DE APLICAR?
La realidad siempre es más compleja.
En el marco de la sanidad, no siempre está claro qué presupuesto está disponible para cada enfermedad, tratamiento, prueba diagnóstica o tecnología. Entonces, ¿cómo podemos decidir qué opción es mejor? ¿dónde está el equilibrio entre el mayor coste y el beneficio obtenido? ¿qué podemos pagar y que no?
Para ello se comparan dos conceptos:
- El coste incremental: cuánto más cuesta una opción frente a la otra.
- Beneficio incremental: cuánto más beneficio en salud aporta una opción frente a la otra.
Cuando dividimos el coste incremental entre el beneficio incremental obtenemos un indicador llamado Razón de coste-efectividad incremental (RCEI). El RCEI nos dice cuánto cuesta conseguir “un poco más de salud” al seleccionar una opción en lugar de otra.
En el ejemplo de los tratamientos A y B, el RCEI se calcularía como:
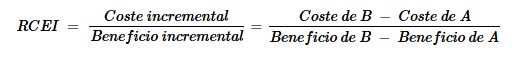
Y los resultados que obtendríamos serían:
- Coste incremental por paciente: B cuesta 100 € más que A (200 € – 100 €).
- Beneficio incremental por paciente: B ayuda a 3 de cada 10 más que A (0,9 − 0,6 = 0,3).
- RCEI por paciente tratado: 100 € dividido por 0,3 = 333 €.
Así pues, pasar a utilizar el tratamiento B en vez del A cuesta unos 333 € por cada persona adicional que mejora.
Entonces, ¿Cómo decidimos si es mucho o es poco pagar por este beneficio adicional?
Dado que los recursos sanitarios son limitados, los sistemas de salud necesitan establecer una referencia que ayude a valorar hasta cuánto es razonable pagar por ese beneficio adicional A esta referencia se le llama límite o umbral de coste-efectividad. No se trata de un valor universal y puede variar entre países, incluso puede variar dentro de un país en función de la gravedad o del tipo de enfermedad. Este umbral se establece según el contexto económico y de las prioridades sanitarias de cada sistema sanitario. Por eso, una intervención que se considera coste-efectiva en un país puede no serlo en otro.
- Si el RCEI está por debajo de ese límite, significa que la opción es considerada coste-efectiva y vale la pena invertir en ella.
- Si está por encima, el gasto extra no se considera justificado según los recursos disponibles, y probablemente sea mejor optar por otra alternativa.
DECISIONES EN SALUD QUE CUENTAN
Hay que tener en cuenta que el coste-efectividad no decide por sí solo, solo informa.
En la decisión final también se consideran otros factores, como:
- Equidad: garantizar que todas las personas tengan las mismas oportunidades de acceder a la atención sanitaria.
- Acceso: que la atención sanitaria esté disponible y sea fácil de usar para quien la necesite.
- Seguridad: tener en cuenta los posibles riesgos, efectos secundarios o complicaciones de la atención.
- Gravedad y urgencia: valorar si el problema de salud necesita atención rápida o prioritaria.
- Calidad de vida: cómo la atención sanitaria afecta el bienestar y la vida cotidiana de las personas.
- Impacto en el sistema sanitario: cómo esta atención sanitaria afecta a la organización, los recursos y el funcionamiento del sistema de salud.
En resumen, el coste-efectividad ayuda a las autoridades sanitarias a tomar decisiones responsables para que cada euro invertido en salud genere el máximo beneficio posible en la población.
Porque en salud, no se trata solo de gastar menos, sino de gastar mejor.
Unidad de Infecciones y Cáncer
Institut Català d’Oncologia


Dejar un comentario
¿Quieres unirte a la conversación?Siéntete libre de contribuir!